Nutrindo pacientes graves com Covid-19: 7 meses de desafios e aprendizados
Por: Dr. Cláudio Barbosa
- Médico Nutrólogo do Santa Genoveva Complexo Hospitalar, Uberlândia-MG.
- Docente do Curso de Medicina da Universidade de Uberaba (UNIUBE), Uberaba-MG
- Mestre e Pesquisador da Faculdade de Medicina de São José do Rio Preto, SJR Preto-SP
A pandemia pela COVID-19 exige uma Terapia Nutricional (TN) efetiva, especialmente nos pacientes críticos (PC), o que tem trazido dúvidas e divergências entre as equipes tendo como destaque 3 fatores causais:
1ª – Hipercatabolismo da Covid-19
Estudo publicado1 no dia 19/06/2020 com 7 pacientes graves com COVID-19 sob ventilação mecânica (VM) avaliou o gasto energético basal (GEB) por Calorimetria Indireta (CI). A mediana do GEB foi de 4044 kcal/dia, o que foi 235,7% ± 51,7% maior do que o calculado por equação preditiva. A sepse, o politrauma e o grande queimado demandam muita energia, porém o observado neste estudo extrapola tudo visto anteriormente na Medicina.
O aumento absurdo do consumo de O2 e da produção de CO2 observada nesses PC com COVID-19 devido ao seu hipermetabolismo pode explicar as altas taxas de falha na VM.
Essas observações sugerem a necessidade do aumento da oferta energética acima dos 15-20 kcal/kg de peso corporal atual/dia recomendados para PC com COVID-19 (Guideline ASPEN/SCCM de 01/04/2020).2 O Guideline ESPEN3 de 24/03/2020 sugeriu uma oferta calórica, na fase aguda, de 20 kcal/kg/dia aumentando-se 50-70% do gasto calórico predito por equação no 2ª dia de UTI até atingir 80-100% no 4º dia, preconizando como cálculo ideal o uso da CI, praticamente inexistente na maior parte dos países subdesenvolvidos e que levaria a exposição adicional do profissional de saúde ao vírus.
Note-se que todos os estudos que validaram estes Guidelines foram realizados antes da atual pandemia e fora do contexto clínico desafiador da COVID-19.4
2ª – Suporte Nutricional Enteral na Posição Prona (PP)
A NE durante a PP está associada a risco de gastroparesia e vômitos, porém a mesma tem se mostrado segura: baixo resíduo gástrico, vômito ou intolerância5 de forma que a PP por si só não representaria contraindicação para a NE e foi recomendada pela diretriz ESPEN 20186 preconizando que, uma vez estabilizado o paciente, a NE pode ser iniciada, mesmo se pronado, ofertando-se cerca de 30% do gasto energético calculado e aumentando este valor progressivamente.3 Já a ASPEN defende que a maioria dos pacientes tolera NE com sonda no estômago enquanto pronados, mas, ocasionalmente, uma sonda nasoentérica (SNE) pós-pilórica pode ser indicada. Como isso aumenta a exposição potencial ao vírus, deve-se limitar seu uso na COVID-19. Quando a NE é fornecida na PP, a ASPEN2 orienta manter a cabeceira do leito elevada (posição de Trendelenburg reversa) a pelo menos 10 a 25 graus para diminuir o risco de aspiração de conteúdo gástrico, edema facial e hipertensão intra-abdominal.
Tais recomendações demonstram bem a confusão e dificuldade de consenso na prática atual. Temos observado, nos serviços por nós acompanhados, condutas as mais diversas: NE na PP em vazão trófica com Trendelenburg reverso e com a cabeceira da cama a 0 grau, NE em vazão plena com e sem elevação da cabeceira da cama nos pacientes pronados e uma grande parte dos serviços nada infundindo de NE devido ao receio da aspiração gástrica especialmente pelo uso de opiáceos, sedativos e bloqueadores neuromusculares.
3ª – Uso de opióides, sedativos e bloqueadores neuromusculares em doses elevadas
Durante a atual pandemia, um número sem precedentes de pacientes tem necessitado sedação em UTI devido à dependência da VM7. Sedação extraordinariamente elevada em grande proporção de pacientes COVID-19 têm sido observada. Isso se deve à idade mais jovem e à boa saúde de muitos destes pacientes, alto drive respiratório, e intensas respostas inflamatórias8.
Isso traz a necessidade de múltiplos agentes (p.e, propofol, quetamina, morfina, dexmedetomidina e midazolam), aumentando riscos potenciais de efeitos colaterais (p.e, prolongamento do intervalo QT, hipertrigliceridemia, hipotensão e delírio). Atualmente, não há diretrizes de sedação para esta população de pacientes que exijam altas doses e administrações de medicamentos prolongadas7.
Níveis mais profundos de sedação podem ser necessários para facilitar a sincronia do ventilador na SARA grave e para reduzir o risco de autoextubação do paciente, o que é particularmente problemático nesta população dada a necessidade de reintubação emergente e risco de exposição ao coronavírus. Afinal, muitos aspectos do paciente com COVID-19 são diferentes do paciente crítico típico com SARA em uma UTI.9
Infusões prolongadas de opióides, muitas vezes necessárias para facilitar a ventilação protetora pulmonar, resultam em hipomotilidade intestinal, levando a intolerância a dieta enteral, interrupções da dieta, e desnutrição durante a permanência prolongada na UTI. Esses efeitos colaterais gastrointestinais de opioides também podem resultar em distensão abdominal, que pode prejudicar a ventilação e/ou contribuir para náuseas/vômitos, aumentando o risco de aspiração11.
Indicação de Nutrição Parenteral (NP):
Como nos demais PC, as recomendações de TN têm como aspecto mais importante a nutrição da mucosa intestinal, a manutenção das defesas da barreira intestinal e do microbioma e a atenuação da inflamação sistêmica.11 Assim, a Nutrição Enteral seria preferível à Nutrição Parenteral.
Entretanto, devido às dificuldades em se nutrir o paciente adequadamente, exclusivamente, pela via enteral, têm surgido publicações que defendem a reavaliação da indicação da NP mais precocemente nestes casos, salvo contraindicações.
A maior diferença para o paciente com COVID-19 é que os médicos devem diminuir o limite da indicação em se mudar da NE para NP4. Afinal, evidências de intolerância enteral podem trazer um perigo maior de complicações, como o intestino isquêmico e a necessidade de uma SNE pós-pilórica, o que exigiria um procedimento gerador de aerossol.
A VNI (Ventilação não Invasiva) pode impedir o uso da SNE (por causa da dificuldade de se posicionar a máscara com uma SNE).
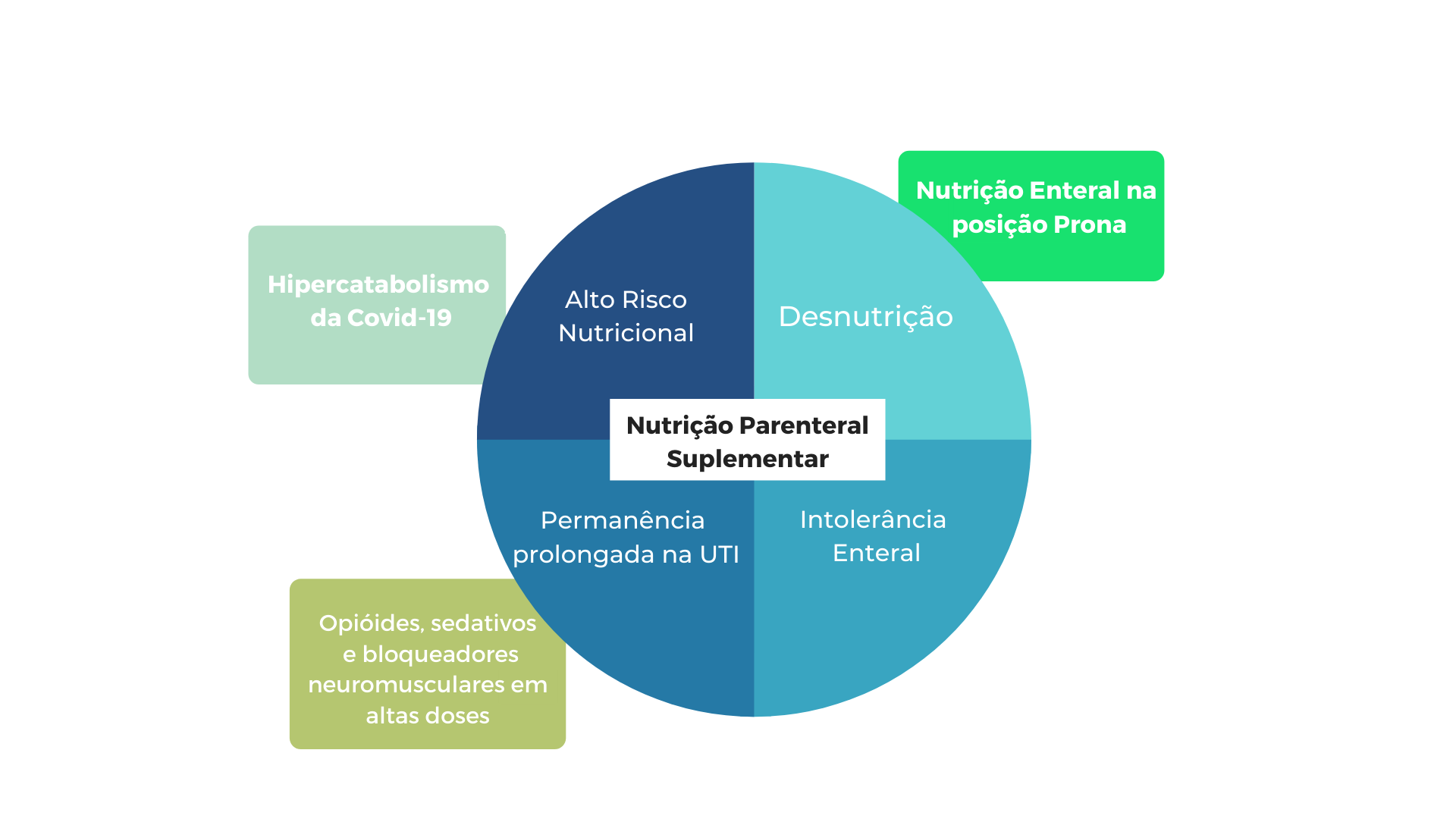
A ASPEN indica, desta forma a NP, nos PC com COVID-19, tão logo quanto possível, nos seguintes pacientes para os quais a NE esteja contraindicada ou não seja viável4: alto Risco Nutricional; estado nutricional precário e desnutrição; expectativa de permanência prolongada na UTI e envolvimento do TGI pela COVID-19 com intolerância enteral significativa.
A temeridade em relação à NP é algo superado após estudos robustos como o CALORIES, que comparou NE com NP, em semelhante ingesta calórica, e o NUTRIREA-2 que comparou NE com NP em pacientes com VM: sem diferenças nas taxas de mortalidade, demonstrando, assim, a segurança na utilização da NP.
E este autor, em estudo recente, a ser apresentado no Congresso ESPEN 2020 confirmou a segurança das bolsas tricompartimentadas de NP, as quais não se correlacionam com mortalidade e sepse por infecção de corrente sanguínea relacionada ao acesso venoso14.